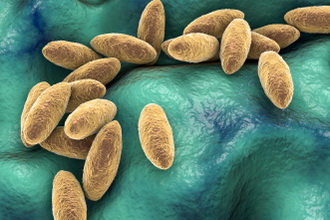
Бруцеллез
Бруцеллёз – инфекционное заболевание, характеризующееся длительным течением, поражением нервной и сердечно-сосудистой систем, а также костно-суставного аппарата. Заболевание описано в середине прошлого века под названием «мальтийская лихорадка» (синонимы: средиземноморская лихорадка, болезнь Брюса, болезнь Банга).
Возбудители бруцеллёза — бактерии рода бруцелла — хорошо переносят низкие температуры и замораживание, в воде сохраняются до 5 мес., в почве — 3 мес. и более, в коровьем молоке — до 45 дней, в брынзе — до 60 дней, в масле, сливках, простокваше и свежих сырах — в течение всего периода их пищевой ценности; в замороженном мясе — свыше 5 мес., в засоленных шкурах — 2 мес., в шерсти — до 3—4 мес. При кипячении и пастеризации молока бруцеллы погибают. Дезинфицирующие средства убивают бактерии в течение нескольких минут.
Основными источниками бруцеллезной инфекции для человека являются овцы, козы, крупный рогатый скот, свиньи. От человека к человеку инфекция не передаётся.
В организм человека бруцеллы проникают через слизистые оболочки пищеварительного и дыхательного тракта, а также через поврежденную кожу (ссадины, царапины) при контакте с больными животными.
Человек заражается бруцеллёзом при употреблении сырого молока и приготовленных из него молочных продуктов (сыр, масло, творог, брынза), а также недостаточно проваренного и прожаренного мяса.
Заражение может произойти и при обработке кожи и шерсти животных, при уходе за больными животными и через предметы, зараженные их выделениями.
Инкубационный период составляет от 1 недели до 2-х месяцев. Начало заболевания, как правило, сопровождается подъемом температуры тела до 39 — 40 °C (характерны подъемы температуры в вечерние и ночные часы).
Общие симптомы бруцеллеза схожи с симптомами гриппа – лихорадка, боли в спине, ломота в теле, плохой аппетит и потеря веса, слабость, головная боль, ночная потливость, кашель.
Заболевание чревато развитием осложнений — поражением оболочки сердца или клапанов (эндокардит), центральной нервной системы (менингит, энцефалит), опорно-двигательного аппарата (артрит) и др.
Перенесенный во время беременности бруцеллез может стать причиной выкидыша или пороков развития плода.
Лечение проводится антибактериальными препаратами.
Профилактика
Основной метод профилактики бруцеллеза в эпидемиологически неблагополучных районах – вакцинация.
В целях профилактики бруцеллеза:
— вакцинируйте домашних животных;
— не допускайте покупку, продажу, сдачу на убой животных и реализацию животноводческой продукции без уведомления ветеринарной службы;
— не приобретайте мясо и мясные продукты (фарш, колбаса, полуфабрикаты), молоко и молочные продукты не заводского производства, на стихийных несанкционированных рынках;
— молоко, молочные продукты и продукты животного происхождения, приобретенные у частного производителя, употребляйте только после тщательной термической обработки, откажитесь от непастеризованных молочных продуктов.
Лечение бруцеллеза длительное, позаботьтесь о профилактике заранее!
Вирусные гепатиты
Парентеральные вирусные гепатиты относятся к числу повсеместно распространенных болезней и занимают одно из ведущих мест в инфекционной патологии человека. Источником инфекции является больной острой, хронической формой заболевания или носитель вируса. Выделение вируса с различными биологическими секретами (кровь, слюна, моча, пот, желчь, слезы, грудное молоко, семенная жидкость и др.) определяет множественность путей передачи инфекции. Однако только кровь, семенная жидкость и, возможно, слюна представляют реальную эпидемиологическую опасность, так как в других жидкостях концентрация вируса очень мала.
Парентеральный механизм передачи реализуется при парентеральном введении наркотиков, переливании крови и ее компонентов, при проведении лечебно¬диагностических манипуляций с использованием недостаточно очищенного от крови и плохо стерилизованного инструментария. Второй путь распространения вируса связан с тесным, в основном половым, контактом. Имеют значение гомо- и гетеросексуальные контакты. Возможно распространение вируса через бытовые предметы (зубные щетки, лезвия, швейные иглы). В регионах с высокой степенью инфицированности населения большое значение приобретает передача инфекции от матери к плоду. В настоящее время в структуре путей передачи парентеральных гепатитов доминируют половой и «наркозависимый» пути передачи, при этом значительно сократилась доля инфицирования вирусом гепатита при различных медицинских манипуляциях.
В связи с широкой распространенностью парентеральных вирусных гепатитов, возможной хронизацией заболевания с исходом в цирроз и рак печени большое внимание нужно уделять профилактике.
Самой эффективной мерой профилактики заболевания вирусным гепатитом В является иммунизация населения. Вакцинация-это самый эффективный и экономически доступный способ снизить смертность населения, увеличить ожидаемую продолжительность жизни и активное долголетие. Накопленный опыт свидетельствует, что проведение вакцинации приводит к снижению заболеваемости в 10-12 раз и носительства возбудителя вирусного гепатита В с 9-12% до 1%.
К сожалению, специфической защиты против вирусного гепатита С, в отличие от вируса В — нет. Вирус гепатита С изменчив и создать вакцину против него пока не удалось, хотя научные разработки в этом направлении ведутся.
Таким образом, профилактика парентеральных гепатитов предусматривает:
- вакцинацию против гепатита В;
- индивидуализацию всех предметов личной гигиены (бритвенные приборы, маникюрные принадлежности, эпиляторы, зубные щетки, расчески и др.) и раздельное их хранение;
- воздержание от случайных половых связей и использование механических контрацептивных средств;
- отказ от парентерального введения наркотических средств;
- проведение немедицинских манипуляций (пирсинг, тату и проч.) в специализированных салонах;
- применение одноразовых инструментов при манипуляциях, связанных с повреждением кожных покровов и слизистых.
Иммунопрофилактика
Права граждан Республики Беларусь в области охраны здоровья по профилактике инфекционных заболеваний.
Право на охрану здоровья регламентируется Конституцией Республики Беларусь, ст. 45: «Гражданам Республики Беларусь гарантируется право на охрану здоровья, включая бесплатное лечение в государственных учреждениях здравоохранения. Государство создает условия доступного для всех граждан медицинского обслуживания».
Каждый гражданин Республики Беларусь обязан беспокоиться о сохранении своего здоровья. Государство предоставляет каждому возможность защитить себя от заражения инфекционными заболеваниями.
Вакцины имеют в нашей стране статус лекарственных средств (Закон Республики Беларусь «О лекарственных средствах»), предназначенных для профилактики инфекционных заболеваний и относятся к группе иммунобиологических лекарственных средств, проходят обязательную государственную регистрацию. Каждая партия вакцины, поступающая в страну, проходит тщательную проверку качества.
В республике функционирует система надзора за регистрацией побочных реакций после применения вакцин, предусматривающая учет и расследование серьёзных побочных реакций. Для предотвращения возникновения побочных реакций проводится целая система мероприятий, направленная на исключение вероятности ненадлежащего использования вакцин.
Вакцинация населения Республики Беларусь осуществляется в рамках оказания медицинской помощи гражданам. Минимальный социальный стандарт оказания амбулаторно-поликлинической помощи населению предусматривает проведение профилактических прививок бесплатно на основании Национального календаря профилактических прививок и по эпидемическим показаниям.
Календарь профилактических прививок.
В 1974 году Всемирная организация здравоохранения (ВОЗ) начала осуществлять крупную международную акцию, которая получила название Расширенная Программа Иммунизации (РПИ), с целью обеспечения своевременной и полной вакцинации детей против наиболее важных инфекционных болезней. К их числу относятся 7 инфекций: дифтерия, полиомиелит, столбняк, коклюш, туберкулез, корь, гепатит В. Календарь профилактических прививок Республики Беларусь включает иммунизацию против 12 инфекционных заболеваний: дифтерии, полиомиелита, столбняка, коклюша, туберкулеза, кори, гепатита В, краснухи, эпидемического паротита — всем лицам в декретированном возрасте, а также контингентам риска против пневмококковой, гемофильной инфекций и гриппа. В Республике Беларусь регламентировано проведение профилактических прививок по эпидемическим показаниям против 17 инфекций.
Финансирование.
В Республике Беларусь проведение иммунизации в рамках Национального календаря профилактических прививок полностью финансируется государством. Кроме того, бесплатно по эпидпоказаниям проводятся профилактические прививки лицам из «групп риска» (против бешенства; кори в очагах инфекции; желтой лихорадки лицам, выезжающим в эндемичные страны; гепатита В медработникам; гриппа). По желанию граждан вакцинацию против инфекций, не входящих в календарь профилактических прививок, можно получить на платной основе в организациях здравоохранения.
Согласие и отказ от профилактических прививок.
В соответствии со ст. 44 Закона Республики Беларусь «О здравоохранении» согласие на иммунизацию (как простое медицинское вмешательство) дается устно пациентом. Отметка о согласии делается медицинским работником в медицинской документации.
В соответствии со ст. 45 Закона Республики Беларусь «О здравоохранении» отказ от иммунизации оформляется записью в медицинской документации и подписывается пациентом и лечащим врачом. При этом лечащим врачом должны быть разъяснены возможные последствия отказа.
Иммунизация спасает жизни людей.
Согласие и отказ от профилактических прививок.
Плановая иммунизация против таких болезней, как полиомиелит, столбняк, дифтерия, коклюш, корь ежегодно спасает жизни от 2 до 3 миллионов человек во всем мире. Кроме того, она избавляет миллионы людей от тяжелых страданий, связанных с изнурительными болезнями и пожизненной инвалидностью.
Вакцины способны не только спасать, но и преобразовывать жизнь людей, предоставляя детям возможности для здорового развития, посещения школ и улучшения их жизненных перспектив.
Вспышки инфекционных заболеваний создают постоянную серьезную угрозу.
Как это ни парадоксально, но тот факт, что благодаря эффективным программам вакцинации многие инфекционные болезни стали редкими или практически совсем исчезли, может способствовать распространению среди родителей мнения о том, что иммунизация больше не является необходимой, что она более опасна, чем сама болезнь. Эти ошибочные представления привели к значительному снижению уровня охвата профилактическими прививками и возвращению таких болезней, как корь и полиомиелит.
Корь
В 2014 году в странах Европейского региона ВОЗ зарегистрировано более 8 тысяч случаев кори в 34 из 53 стран Европейского региона ВОЗ. Наибольшее количество случаев инфекции зарегистрировано в Турции, Грузии, Украине, Кыргызстане, Италии, Германии, Российской Федерации. Среди инфицированных преобладали лица в возрасте 20 лет и старше. Регистрировались летальные случаи от кори (Грузия, Российская Федерация).
Сложная эпидемиологическая обстановка в Европейском регионе способствовала завозу случаев кори и в Республику Беларусь.
В 2014 году в Республике Беларусь зарегистрировано 64 случая кори, показатель заболеваемости составил 0,67 на 100 тысяч населения (случаи заболевания зарегистрированы в г. Минске (32), Брестской (4), Витебской (4), Гродненской (16), Минской (7) и Могилевской (1) областях.
Заболеваемость корью была обусловлена 5 завозными случаями из стран, где регистрировалось распространение кори: Российской Федерации, Польши, Грузии, Украины и Израиля.
Распространение заболеваемости было предупреждено благодаря достаточному охвату профилактическими прививками против кори населения — 93,0 — 98,0%, своевременно и оперативно проведенным противоэпидемическим мероприятиям.
Страны, при въезде в которые рекомендовано иметь прививки против кори, поскольку в 2013-2014 гг. там регистрировались случаи заболевания: Австрия, Азербайджан, Бельгия, Болгария, Македония, Германия, Грузия, Испания, Италия, Казахстан, Нидерланды, Республика Польша, Республика Молдавия, Российская Федерация, Румыния, Соединенное Королевство Великобритания, Турция, Украина, Франция, Швейцария, Швеция.
Полиомиелит
В 2014 г. в мире уменьшилось количество зарегистрированных случаев паралитического полиомиелита с 362 в 2013 году до 342 в 2014 году. Эндемичными странами по полиомиелиту продолжают оставаться Нигерия, Афганистан, Пакистан, где в 2014 г. выявлено 323 случая паралитического полиомиелита, что в 2,3 раза выше уровня заболеваемости в 2013 году. Случаи полиомиелита регистрировались также и в неэндемичных странах: Сомали (5 случаев), Камерун (5 случаев), Сирия (1 случай), Эфиопия (1 случай), Ирак (2 случая), экваториальная Гвинея (5 случаев).
Таким образом, ситуация в мире свидетельствует о том, что и в настоящее время сохраняется необходимость поддержания высокого уровня охвата вакцинацией и проведения качественного эпидемиологического надзора за полиовирусной инфекцией.
Иммунизация против полиомиелита осуществляется с использованием инактивированной и оральной полиомиелитной вакцин. В 2014 году показатели охвата профилактическими прививками детей превысили 97%.
Инфекционные болезни продолжают уносить жизни людей, многих оставляют калеками и инвалидами.
До введения плановой иммунизации детей инфекционные болезни являлись ведущей причиной детской смертности, а эпидемии были частым явлением. В среднем, ежегодно около 2 миллионов детей в мире умирают от болезней, которые можно предупредить, сделав прививку. Корь считается одной из ведущих причин детской смертности во всем мире, а краснуха и полиомиелит ежегодно приводят к инвалидности.
Болезни, предупреждаемые вакцинацией, можно победить и ликвидировать.
При стабильном и высоком уровне охвата вакцинацией показатели заболеваемости снижаются, и болезни могут быть даже полностью ликвидированы. Оспа, от которой ежегодно погибало 5 миллионов человек во всем мире, была полностью ликвидирована в 1978 году, и сегодня об этой болезни уже почти все забыли. В 2002 году ВОЗ провозгласила Европейский регион свободным от полиомиелита, и задача полной ликвидации полиомиелита во всем мире в настоящее время близка к достижению. На очереди корь, краснуха и синдром врожденной краснухи, которые продолжают оставаться серьезными проблемами для многих стран.
Иммунизация является эффективной мерой с точки зрения затрат.
Иммунизация, несомненно, является одной из наиболее эффективных и экономически целесообразных мер медицинского вмешательства, существующих в настоящее время. Она является одной из немногих мер, требующих очень небольших затрат, но обеспечивающих получение очень больших положительных результатов для здоровья и благополучия всего населения.
Каждый доллар США, израсходованный на вакцину против кори-паротита-краснухи, экономит более 21 долларов США в качестве прямых затрат на оказание медицинской помощи.
По данным экономистов, на 1 доллар, потраченный на вакцинацию против краснухи, приходится 7,7 долларов, которые надо было бы потратить на борьбу с самим заболеванием. Расходы на ребенка с синдромом врожденной краснухи в течение его жизни в среднем составляют более 200 тысяч долларов США. В эту сумму входят расходы на содержание детей с тяжелыми патологиями (врожденная глухота, катаракта, психическая неполноценность, физические уродства), а также на обучение детей и подростков с нарушениями зрения и слуха.
Успехи и достижения иммунопрофилактики в XXI веке в Республике Беларусь.
Благодаря эффективным программам вакцинации детского и взрослого населения отмечается значительное снижение многих инфекционных заболеваний в нашей стране:
- совершенно исчез полиомиелит, который раньше приводил к развитию уродств и инвалидности;
- отсутствуют случаи местной краснухи (в 1997 году было 43 000 случаев);
- эндемичные случаи кори не регистрируются или отмечаются единичные завозные случаи, в допрививочный период регистрировалось около 70 000 случаев в год;
- заболеваемость дифтерией — с 2012 года отсутствуют случаи дифтерии (в допрививочный период до 14 000 случаев в год);
- — заболеваемость вирусным гепатитом В снизилась в 13,6 раза (с 1 266 случаев в 1998 г. до 93 — в 2014 году);
- регистрируются единичные спорадические случаи столбняка.
Корь
Несмотря на проводимые во всех странах мира профилактические мероприятия, направленные на ликвидацию кори, эта проблема по-прежнему сохраняет свою актуальность. Случаи заболевания корью регистрируются во многих европейских странах, странах юго-восточной Азии и Кавказа, на фоне эпидемиологического неблагополучия в которых и в связи с отпускной кампанией возрастает угроза завоза кори в нашу страну.
Корь — одно из наиболее заразных инфекционных заболеваний. Если не болевший корью или непривитый человек общается с больным, то вероятность заражения приближается к 100 %. Заражение возможно, как при тесном общении с больным, так и при нахождении в соседних с больным помещениях. Это связано с тем, что вирус выделяется в составе мелкодисперсного аэрозоля, поэтому с потоками воздуха может переноситься в другие помещения и даже на другие этажи.
Дети до года болеют корью редко, так как их «охраняют» антитела — защитные белки, выработанные матерью после перенесенной ею болезни или прививки.
Чаще болеют дети в возрасте от 1 до 6 лет, поэтому корь принято относить к «детским» инфекциям. Однако люди, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к инфекции в течении всей жизни и могут заболеть в любом возрасте. У взрослых заболевание протекает намного тяжелее, чем у детей, и, как правило, с развитием коревой пневмонии.
Путь передачи — воздушно-капельный (при кашле, чихании, разговоре).
Источником инфекции является больной человек, причем заразный период начинается с конца инкубационного периода (от заражения до появления признаков проявления заболевания) и продолжается до 4-х дней после появления сыпи.
Инкубационный период длится от 11 до 21 дня (чаще 9-11 дней).
Клиническая картина. В первые 3-6 дней заболевание протекает как ОРИ и начинается с резкого повышения температуры тела до 38-390 С и более. Появляются насморк, чихание, покраснение глаз, слезотечение, светобоязнь, сухой, грубый, «лающий» кашель, который сопровождается осиплостью голоса. На второй день на внутренней стороне щёк появляются белесые пятнышки с красной каймой — характерный симптом кори. Через 3-4 дня на фоне усиления всех симптомов болезни появляется сыпь — пятнисто-папулезная, очень крупная, ярко-красная, сначала на лице, за ушами, на волосистой части головы, потом на шее и верхней части груди, на туловище, руках и ногах. Иногда в период высыпания происходит новый скачок температуры. Во время лихорадки больной обязательно должен соблюдать постельный режим и много пить.
Корь опасна осложнениями, среди которых — ларингиты и трахеобронхиты, пневмонии, воспаление среднего уха, головного мозга, сердца, судороги, развивающиеся на фоне высокой температуры тела. Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Если заболевает корью маленький ребенок, особенно ослабленный предшествующими заболеваниями или имеющий врожденную патологию, возможен смертельный исход.
Корь опасна для беременных. При заражении беременной женщины корью на ранних сроках беременности в 20 % случаев происходит самопроизвольный аборт или возникают пороки развития плода.
Переболевшие корью сохраняют стойкий иммунитет на всю жизнь. В современных реалиях единственной эффективной мерой профилактики кори является плановая вакцинация. Согласно Национальному календарю профилактических прививок Республики Беларусь вакцинация против кори проводится детям в возрасте 12 месяцев, _ревакцинация — в 6-летнем возрасте.
Лицам, непривитым против кори, планирующим выезд в эпиднеблагополучные страны, рекомендуется вакцинироваться за месяц до выезда.
Грипп
История гриппа насчитывает несколько десятков веков, первые упоминания об этом заболевании были сделаны еще в 412 году до н.э. Гиппократом. В течение двух тысячелетий вирус гриппа неоднократно вызывал эпидемии и пандемии, уносившие жизни сотен тысяч и миллионов людей. Так, печально известная «испанка» в 1918-1920 гг. по самым скромным подсчетам забрала более 20 млн. жизней.
К счастью, в настоящее время мы обладаем возможностями не только ограничить распространение гриппа, но и эффективно его лечить, предупреждая развитие осложнений и неблагоприятных исходов заболевания. Что же такое грипп и чем он отличается от других респираторных инфекций?
- Острые респираторные инфекции (ОРИ)
- группа заболеваний, которые вызываются множеством возбудителей (вирусы гриппа, парагриппа, респираторно-синтициальный вирус, аденовирус, метапневмовирус и т.д.), передаются воздушно-капельным путем и характеризуются острым поражением дыхательной системы человека. Наиболее часто встречающиеся симптомы ОРИ: покраснение слизистых ротоглотки, першение или боли в горле, особенно при глотании, насморк или заложенность носа, осиплость голоса, кашель, чихание, повышение температуры чаще до небольших значений (не выше 38°С).
Из всей совокупности острых респираторных вирусных инфекций особняком выделяется грипп, который имеет отличные от других ОРИ клинические проявления и предрасполагает к развитию осложнений.
- Грипп
- острая респираторная инфекция, вызываемая вирусом гриппа, характеризующаяся высокой температурой (38-40°С), выраженной общей интоксикацией и поражением дыхательных путей чаще в форме трахеита. Инкубационный период (т.е. время от момента заражения до появления первых признаков заболевания) при сезонном гриппе составляет от 12 до 48 часов, при высокопатогенном варианте удлиняясь до 5-7 дней.
Для гриппа характерно острое начало с озноба, повышения температуры до максимальных значений уже в первые сутки болезни и общих явлений интоксикации (выраженной слабости, разбитости, головной боли в лобных областях, ломоты в мышцах, костях, суставах, боли в глазных яблоках, светобоязни, слезотечения и т.д.). Через несколько часов к вышеперечисленным проявлениям заболевания присоединяются признаки поражения дыхательных путей чаще в виде заложенности носа или слабо выраженного насморка, першения в горле, мучительного сухого кашля, саднящих болей за грудиной и по ходу трахеи, осиплого голоса. У большинства больных гриппом полное выздоровление наступает через 7-10 дней. Однако имеется группа людей, склонных к осложнениям при данном заболевании, они и составляют группу риска по тяжелому течению ОРИ и гриппа. В первую очередь это дети до 1 года, все лица старше 65 лет, беременные женщины, пациенты с хроническими заболеваниями сердечно¬сосудистой и дыхательной систем, с иммунодефицитными состояниями, с неадекватно контролируемым сахарным диабетом и другой тяжелой сопутствующей патологией. Данная категория людей должна незамедлительно обращаться к специалистам при появлении первых симптомов гриппа, т.к. только раннее начало терапии способно предотвратить развитие тяжелых осложнений (пневмоний, обострений хронической обструктивной болезни легких, гайморитов, отитов и т.д.).
Большинство больных гриппом, не относящихся к группам риска, с легким и среднетяжелым неосложненным течением заболевания могут лечиться амбулаторно.
Лучшей и эффективной защитой от гриппа является иммунизация. Ее преимущества очевидны. Прежде всего, это строгая специфичность вакцин к наиболее актуальным в сезоне штаммам вируса гриппа. Вакцинопрофилактика более чем в 2 раза превышает эффективность неспецифических средств профилактики. Не требует значительных материальных затрат, так как прививка проводится однократно или двукратно (детям). Вакцины применяются более 50 лет, за этот период их безопасность и эффективность многократно возросли. Все разрешенные к применению в Республике Беларусь вакцины проходят контроль качества.
Негативное влияние на отношение общества к иммунизации как к эффективной мере предупреждения гриппа оказывают сомнения в правильности прогноза относительно эпидемических штаммов, которые будут циркулировать в будущем сезоне и неуверенность в совпадении с вакцинными штаммами. Наблюдение за распространением вируса гриппа и его видоизменением осуществляют международные референс-центры и национальные референс-лаборатории ВОЗ. На основании полученной информации ежегодно эксперты ВОЗ формируют рекомендации по составу гриппозных вакцин. Статистика последних 20 лет свидетельствует, что те варианты вирусов гриппа, которые были рекомендованы ВОЗ для включения в состав вакцин, совпадали более чем в 90% случаев (в отдельные годы отмечались расхождения по одному из 3-х вариантов, входящих в состав вакцины).
Вакцины различных производителей не отличаются по входящим в их состав вариантам вирусов гриппа.
С целью защиты населения от гриппа ежегодно проводится иммунизация населения. В преддверии эпидемического сезона в сентябре-ноябре 2015 года привито против гриппа 40% населения Гродненской области.
Неспецифическая профилактика
Для предупреждения заболевания ОРИ и гриппом необходимо укреплять и закалять свой организм. Высыпайтесь, соблюдайте режим труда и отдыха, старайтесь больше находится на свежем воздухе. Находясь в закрытом помещении, старайтесь чаще его проветривать. Отправляясь на прогулку, одевайтесь по погоде, старайтесь не переохлаждаться. Укреплению организма способствует правильное питание: включение в рацион продуктов, содержащих витамины А, С, цинк и кальций (цитрусовые, киви, сладкий перец, молочные и кисломолочные продукты, твердые сыры, отварную рыбу, говядину, морковь со сметаной, изюмом или курагой и др.).
Избегайте близкого контакта с людьми, которые кажутся нездоровыми. При планировании посещения общественных мест возьмите с собой медицинскую маску: если в общественном месте чихают и кашляют, закройте рот и нос медицинской маской или носовым платком — это поможет предотвратить инфицирование. Соблюдайте гигиену рук — чаще мойте руки водой с мылом, особенно в случае прикосновения ко рту и носу.
Любое вирусное заболевание, перенесенное «на ногах», может привести в дальнейшем к нежелательным последствиям и осложнениям. К тому же заболевший человек заражает окружающих. Поэтому при первых признаках заболевания необходимо обратиться к врачу.
Памятка «Осторожно, грипп!
Памятка «Правила респираторного этикета
Памятка «Профилактика гриппа
Острые кишечные инфекции
- Вирусные кишечные инфекции
- группа инфекционных заболеваний, характеризующая преимущественным поражением желудочно-кишечного тракта, симптомами общего недомогания, а также поражением других органов и систем.
Наиболее часто кишечные диареи вызывают ротавирусы, норовирусы, энтеровирусы, реже реовирусы и аденовирусы. Поражаются все возрастные группы, но особую опасность указанные вирусы представляют для детей первых лет жизни, пожилых и ослабленных лиц. Источником инфекции является больной человек или вирусоноситель. Основной механизм передачи фекально-оральный, реализуемый посредством различных путей передачи: пищевым (немытые фрукты, овощи), контактно-бытовым (грязные руки), водным (при использовании воды содержащей вирус, что характерно для норовирусной инфекции).
Основные признаки заболевания появляются через 12-48 часов — 3 суток после заражения (чаще в первые сутки). Отмечаются температура до 380С, частый жидкий стул, рвота, боли в животе. У части больных наблюдаются воспалительные изменения со стороны верхних дыхательных путей, увеличение лимфатических узлов (при аденовирусной инфекции), сыпь, герпетическая ангина (при энтеровирусной инфекции).
Чтобы защитить себя и своих близких от острых кишечных инфекций, в том числе вирусной этиологии, необходимо соблюдать следующие рекомендации:
- по возможности, как можно дольше кормить детей раннего возраста грудным молоком, т.к. в нем находятся антитела, защищающие малыша;
- воспитывать у себя и своих детей привычку обязательно мыть руки с мылом после посещения туалета, перед едой;
- обмывать горячей водой индивидуальные упаковки с йогуртом, соком, которые даете детям;
- разбавлять детскую смесь следует только кипяченой водой, готовить смеси исключительно на одно кормление;
- тщательно мыть овощи и фрукты и обязательно обдавать их кипятком;
- употреблять гарантированно безопасную воду (бутилированную, кипяченую);
- подвергать достаточной термической обработке все продукты питания и блюда из них;
- избегать контакта сырых и готовых продуктов, выделять отдельный разделочный инвентарь (ножи и доски) для сырых и готовых блюд;
- не употреблять продукты сомнительного происхождения, с истекшим сроком годности;
- следить за гигиеной жилого помещения, за чистотой предметов обихода, таких как соски, пустышки, бутылочки, игрушки, дверные ручки, спусковые краны унитазов;
- следить за состоянием здоровья всех членов семьи; в случае заболевания — изолировать больного, обеспечить его индивидуальным бельем и посудой, и обратиться за медицинской помощью в лечебное учреждение.
Соблюдение изложенных правил — надежная защита от заболеваний острыми кишечными инфекциями, в том числе вирусной этиологии!
- Сальмонеллез
- острое инфекционное заболевание, вызываемое различными бактериями рода Salmonella, с преимущественным поражением желудочно-кишечного тракта.
Основным источником инфекции являются крупный рогатый скот, свиньи, овцы, куры, утки, гуси, собаки, кошки, грызуны. Определенное значение в распространении инфекции играет также больной человек или носитель. Заражение человека происходит при употреблении в пищу продуктов животного происхождения: яиц, рыбы, мяса крупного рогатого скота, свиней, птицы, приготовленных с нарушением технологии.
Основные признаки заболевания появляются через 6 часов — 3 суток (чаще в первые сутки) после употребления инфицированной пищи. Болезнь начинается остро с подъема температуры тела до 39-40 градусов, появляется слабость, головная боль, озноб, тошнота, рвота, понос. Стул частый, водянистый, иногда с примесью слизи, редко крови. Особенно тяжело протекает заболевание у маленьких детей и лиц пожилого возраста.
Для предупреждения заболеваний сальмонеллезом необходимо:
- не покупать продукты на стихийных рынках, у частных лиц, которые не могут подтвердить их качество и безопасность;
- избегать контакта сырых и готовых продуктов. Отделять сырое мясо, птицу, яйца от продуктов, употребляемых в пищу без термической обработки, во время их покупки в магазине, хранения в холодильнике, на кухонном столе. Такое загрязнение может быть явным (когда сырые продукты соприкасаются с готовой пищей) или скрытым (когда для сырых и готовых продуктов используются одни и те же разделочные доски и ножи);
- правильно хранить пищевые продукты. В холодильнике при температуре +2°С — +6°С длительность хранения блюд из мяса, птицы (заливные, студни, холодцы, зельцы) не должна превышать 12 часов; колбас вареных высшего сорта — 72 часов; 2 сорта — 48 часов; колбас ливерных — 48 часов; салатов — 12 часов. Пищу для детей лучше вообще не подвергать хранению;
- тщательно проваривать или прожаривать продукты из мяса, птицы, яиц. Готовность изделий из мяса и птицы определяется выделением бесцветного сока в месте прокола
- не употреблять продукты с истекшим сроком годности, ограничить употребление яиц всмятку, яичницы-глазуньи;
- разогревать приготовленную ранее пищу до температуры не ниже +70°С. Это наилучшая мера защиты от микроорганизмов, которые могли размножиться в пище в процессе хранения (правильное хранение угнетает рост микробов, но не уничтожает их);
- как можно чаще мыть руки, обязательно после каждого посещения туалета, перед приготовлением и употреблением пищи, после контакта с животными. В процессе готовки еды мыть руки после каждого перерыва, а также после разделки сырых продуктов, таких как мясо или птица;
- содержать кухню в идеальной чистоте. Любая поверхность, используемая для приготовления пищи, должна быть абсолютно чистой. Полотенца для протирания посуды должны меняться каждый день. Ветошь и губки, используемые для мытья посуды, инвентаря, полов, обработки поверхности разделочных столов, требуют частой стирки или регулярной замены.
Соблюдение изложенных правил — надежная защита от заболеваний острыми кишечными инфекциями, в том числе вирусной этиологии!
- Энтеровирусная инфекция
- это группа острых заболеваний пищеварительного тракта, которые вызываются устойчивыми во внешней среде РНК-содержащими вирусами (вирусы Коксаки, полиовирусы и ЕСНО).
Источником инфекции является только человек — больной или здоровый носитель. Заражение происходит воздушно-капельным (при чихании и кашле с капельками слюны от больного человека к здоровому) и контактно-бытовым (при несоблюдении правил личной гигиены) путями. Маленькие дети заболевают при попадании в организм небольшой дозы вируса с некипяченой водой, пищей. Вирус может передаваться через овощи, игрушки, грязные руки.
Чаще всего заболевание начинается остро — с повышения температуры тела до 38-39° С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр.
В большинстве случаев отмечается легкое течение заболевания, сопровождающееся тошнотой, рвотой, диареей, в отдельных случаях сыпью на ладонях, подошвах стоп, слизистых оболочках ротоглотки. Могут иметь место серьезные осложнения, так как вирус может поражать центральную и периферическую нервные системы. Заболевание имеет летнее-осеннюю сезонность.
С целью предупреждения заражения энтеровирусной инфекцией в летний период необходимо соблюдать простые профилактические меры:
- по возможности избегать контактов с лицами, имеющими признаки инфекционного заболевания; ограничивать контакты детей раннего возраста, сократить время пребывания в местах массового скопления людей;
- в обязательном порядке мыть руки перед едой, после возвращения с улицы и после каждого посещения туалета; обрабатывать руки предназначенными для этих целей антисептиками;
- — следить за чистотой предметов ухода за детьми раннего возраста;
- — тщательно мыть приобретенные на рынках и в торговой сети овощи и фрукты проточной водой с последующим ополаскиванием кипятком;
- — проводить влажную уборку помещений не реже 2-х раз в день, чаще проветривать помещения;
- — избегать купания в непроточных водоемах, в местах ,несанкционированных для купания;
- — не пить воду из непроверенных источников, использовать бутилированную воду гарантированного качества или кипяченую;
- — не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания;
- — не заниматься самолечением; при ухудшении самочувствия незамедлительно обращаться к врачу.
Соблюдение изложенных правил — надежная защита от заболеваний острыми кишечными инфекциями, в том числе вирусной этиологии!
- Сальмонеллез
- острое инфекционное заболевание, вызываемое различными бактериями рода Salmonella, с преимущественным поражением желудочно-кишечного тракта.
Основным источником инфекции являются крупный рогатый скот, свиньи, овцы, куры, утки, гуси, собаки, кошки, грызуны. Определенное значение в распространении инфекции играет также больной человек или носитель. Заражение человека происходит при употреблении в пищу продуктов животного происхождения: яиц, рыбы, мяса крупного рогатого скота, свиней, птицы, приготовленных с нарушением технологии.
Основные признаки заболевания появляются через 6 часов — 3 суток (чаще в первые сутки) после употребления инфицированной пищи. Болезнь начинается остро с подъема температуры тела до 39-40 градусов, появляется слабость, головная боль, озноб, тошнота, рвота, понос. Стул частый, водянистый, иногда с примесью слизи, редко крови. Особенно тяжело протекает заболевание у маленьких детей и лиц пожилого возраста.
Для предупреждения заболеваний сальмонеллезом необходимо:
- не покупать продукты на стихийных рынках, у частных лиц, которые не могут подтвердить их качество и безопасность;
- избегать контакта сырых и готовых продуктов. Отделять сырое мясо, птицу, яйца от продуктов, употребляемых в пищу без термической обработки, во время их покупки в магазине, хранения в холодильнике, на кухонном столе. Такое загрязнение может быть явным (когда сырые продукты соприкасаются с готовой пищей) или скрытым (когда для сырых и готовых продуктов используются одни и те же разделочные доски и ножи);
- правильно хранить пищевые продукты. В холодильнике при температуре +2°С — +6°С длительность хранения блюд из мяса, птицы (заливные, студни, холодцы, зельцы) не должна превышать 12 часов; колбас вареных высшего сорта — 72 часов; 2 сорта — 48 часов; колбас ливерных — 48 часов; салатов — 12 часов. Пищу для детей лучше вообще не подвергать хранению;
- тщательно проваривать или прожаривать продукты из мяса, птицы, яиц. Готовность изделий из мяса и птицы определяется выделением бесцветного сока в месте прокола
- не употреблять продукты с истекшим сроком годности, ограничить употребление яиц всмятку, яичницы-глазуньи;
- разогревать приготовленную ранее пищу до температуры не ниже +70°С. Это наилучшая мера защиты от микроорганизмов, которые могли размножиться в пище в процессе хранения (правильное хранение угнетает рост микробов, но не уничтожает их);
- как можно чаще мыть руки, обязательно после каждого посещения туалета, перед приготовлением и употреблением пищи, после контакта с животными. В процессе готовки еды мыть руки после каждого перерыва, а также после разделки сырых продуктов, таких как мясо или птица;
- содержать кухню в идеальной чистоте. Любая поверхность, используемая для приготовления пищи, должна быть абсолютно чистой. Полотенца для протирания посуды должны меняться каждый день. Ветошь и губки, используемые для мытья посуды, инвентаря, полов, обработки поверхности разделочных столов, требуют частой стирки или регулярной замены.
Соблюдение изложенных правил — надежная защита от заболеваний острыми кишечными инфекциями, в том числе вирусной этиологии!
- Энтеровирусная инфекция
- это группа острых заболеваний пищеварительного тракта, которые вызываются устойчивыми во внешней среде РНК-содержащими вирусами (вирусы Коксаки, полиовирусы и ЕСНО).
Источником инфекции является только человек — больной или здоровый носитель. Заражение происходит воздушно-капельным (при чихании и кашле с капельками слюны от больного человека к здоровому) и контактно-бытовым (при несоблюдении правил личной гигиены) путями. Маленькие дети заболевают при попадании в организм небольшой дозы вируса с некипяченой водой, пищей. Вирус может передаваться через овощи, игрушки, грязные руки.
Чаще всего заболевание начинается остро — с повышения температуры тела до 38-39° С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр.
В большинстве случаев отмечается легкое течение заболевания, сопровождающееся тошнотой, рвотой, диареей, в отдельных случаях сыпью на ладонях, подошвах стоп, слизистых оболочках ротоглотки. Могут иметь место серьезные осложнения, так как вирус может поражать центральную и периферическую нервные системы. Заболевание имеет летнее-осеннюю сезонность.
С целью предупреждения заражения энтеровирусной инфекцией в летний период необходимо соблюдать простые профилактические меры:
- по возможности избегать контактов с лицами, имеющими признаки инфекционного заболевания; ограничивать контакты детей раннего возраста, сократить время пребывания в местах массового скопления людей;
- в обязательном порядке мыть руки перед едой, после возвращения с улицы и после каждого посещения туалета; обрабатывать руки предназначенными для этих целей антисептиками;
- — следить за чистотой предметов ухода за детьми раннего возраста;
- — тщательно мыть приобретенные на рынках и в торговой сети овощи и фрукты проточной водой с последующим ополаскиванием кипятком;
- — проводить влажную уборку помещений не реже 2-х раз в день, чаще проветривать помещения;
- — избегать купания в непроточных водоемах, в местах ,несанкционированных для купания;
- — не пить воду из непроверенных источников, использовать бутилированную воду гарантированного качества или кипяченую;
- — не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания;
- — не заниматься самолечением; при ухудшении самочувствия незамедлительно обращаться к врачу.
Соблюдение изложенных правил — надежная защита от заболеваний острыми кишечными инфекциями, в том числе вирусной этиологии!
Гельминтозы
- Энтеробиоз
- заболевание, которое вызывают острицы. Острицы — мелкие тонкие гельминты белого цвета, длиной до 1 см, обитающие в кишечнике.
Энтеробиозом болеют только люди. Наиболее ранним и обычным симптомом энтеробиоза является перианальный зуд, возникающий вечером или ночью в результате выползания остриц из анального отверстия.
Яйца остриц попадают в окружающую среду от зараженного ребенка (реже от взрослого) обычно в ночное время, когда самки гельминтов выползают из анального отверстия и откладывают яйца на перианальных складках кожи, после чего погибают. На теле ребенка яйца созревают до заразной стадии за несколько часов и уже утром ребенок может заразить сам себя или окружающих его людей. С тела яйца остриц попадают на нательное и постельное белье и другие предметы окружающей среды, а в результате расчесывания перианальной области — на руки. Заболевание сопровождается сильным перианальным зудом, который беспокоит ребенка чаще ночью, но в некоторых случаях и днем. Это можно заметить по тому, как ведет себя ребенок.
Энтеробиоз сопровождается, помимо мучительного зуда, тревожным сном и скрипом зубами во сне. Нередко развивается головная боль, тошнота, рвота, боли в животе, снижение аппетита, потеря веса, утомляемость, а также у детей может быть отставание в росте и снижение активности в учебном процессе. В некоторых случаях возникает недержание мочи, развиваются воспалительные процессы в области промежности, вульвовагинит у девочек.
Диагноз энтеробиоза можно легко установить при проведении микроскопического исследования соскоба с перианальных складок, сделанного специальной стеклянной лопаточкой или исследовании опечатка липкой лентой. Эти исследования проводятся в поликлинике.
Острицы легко передаются от человека к человеку в семье, коллективе детей (школе, детском саду, при посещениях кружков для занятий и других). По этой причине весьма велика вероятность того, что помимо зараженного ребенка, рядом с ним находятся и другие люди, которые заражены энтеробиозом. Заражение окружающих происходит при непосредственном контакте с больным, а также через загрязненные яйцами остриц предметы обихода. Рекомендуется проведение обследования на энтеробиоз тех людей, которые находятся рядом с зараженным человеком (особенно членов семьи), и в случае выявления у них энтеробиоза следует провести специфическое лечение.
Острицы в виде яиц могут длительно сохраняться в помещении на самых разных предметах, поэтому необходимо аккуратно выполнять правила личной гигиены и проводить тщательную уборку помещений.
Для профилактики заражения энтеробиозом необходимо выполнять следующие правила:
-
- строго соблюдать правила личной гигиены;
- остригать коротко ногти и при каждом мытье рук тщательно очищать подногтевые пространства;
- отучать детей от привычки брать в рот пальцы, игрушки, посторонние предметы;
- ежедневно менять нательное белье;
- постельное белье ежедневно проглаживать горячим утюгом и не вытряхивать его в комнате;
- часто менять постельное белье, стирать при температуре не ниже 60 С;
- следить за чистотой в квартире, проводить уборку с пылесосом или вытряхивать ковры, подушки, одеяла и матрацы на улице;
- уборку проводить с мыльным раствором и часто менять используемую для уборки воду;
- мыть и обрабатывать пылесосом детские игрушки;
- в питании надо употреблять тщательно обработанные зелень и овощи;
- в рацион питания следует включать морковь, землянику, гранатовый сок, грецкие орехи, чеснок, которые способствуют очищению организма от гельминтов.
Заразные кожные болезни
Эпидемиологическая ситуация по микроспории в последние годы характеризуется неустойчивостью и напряженностью. Ежегодно в области регистрируется 400-500 случаев данного дерматомикоза. За 5 месяцев 2016 года зарегистрировано 104 случая микроспории против 97 за аналогичный период 2015 года.
Болеют микроспорией преимущественно городские дети.
- Микроспория
- это заразное кожное заболевание человека и животных, которое вызывается микроскопическими грибками рода Микроспорум.
Источниками распространения заболевания являются пораженные бродячие и домашние животные, причем в 85% случаях это кошки, 15% — собаки, в меньшей степени — сам больной человек.
Заражение происходит при непосредственном контакте с больным животным (человеком) или через инфицированные ими предметы обихода: постельное белье, предметы личного туалета, игрушки, книги, ковры, мягкую мебель, подстилки для животных и предметы ухода за ними. Возбудители микроспории могут сохранять свою жизнеспособность во внешней среде до 10 лет.
Клинические проявления микроспории
Скрытый период заражения колеблется от 5-ти дней до 1,5 месяцев. При поражении волосистой части головы наблюдается образование одного-двух крупных очагов округлых или овальных очертаний и несколько более мелких. Очаги имеют четко выраженные границы, покрыты отрубевидными серовато-белыми чешуйками (как бы посыпаны мукой). Почти все волосы в них обломаны и выступают над уровнем кожи на 4-8 мм, легко извлекаются, в основании покрыты беловатым рыхлым чехлом.
На гладкой коже очаги микроспории размером 1-2 см располагаются в основном на открытых частях тела и также имеют круглую или овальную форму. Поверхность покрыта чешуйками, пузырьками и тонкими корочками по периферии. Иногда поражаются брови, веки, ресницы.
Профилактика микроспории
Профилактика заболевания основывается на том, что источниками заражения являются животные и болеют в основном дети.
Чтобы предупредить заражение от домашних животных, необходимо:
- следить за здоровьем своих четвероногих питомцев; у животных признаки болезни бывают или незаметны (выявляются только при люминесцентном свечении в ветлечебницах), или резко выражены — шелушение кожи, появление корочек и очагов облысения различной конфигурации; нужно периодически (не реже 1 раза в год) обследовать своих домашних животных в ветстанциях, лабораториях и своевременно обращаться за помощью к ветспециалистам при появлении клинических симптомов заболевания. Следует знать, что лечение у животных, а в особенности кошек, бесперспективно и требует больших моральных и финансовых затрат. В большинстве случаев, пораженные микроспорией животные подлежат усыплению;
- соблюдать правила содержания домашних животных, утвержденные на каждой административной территории органами власти, — не выпускать домашних животных на прогулку без сопровождения; выгуливать животных на поводке и наморднике, что позволит исключить прямой контакт вашего любимца с другими животными. Животных следует регистрировать в жилищно-коммунальной организации по месту жительства в течение 5 дней со дня приобретения. Содержание незарегистрированных животных запрещается. Следует помнить, что нарушение правил содержания домашних животных чревато административным наказанием.
Для предупреждения заражения микроспорией от безнадзорных животных необходимо оградить контакт детей с безнадзорными кошками и собаками, для чего не следует:
- подбирать и нести в дом бездомных животных, играть с бездомными животными на улице;
- пускать на детские игровые и спортивные площадки, в места общественного пользования и отдыха детей и взрослых бродячих животных;
- играть детям на чердаках и в подвалах многоквартирных домов.
Обязательно обращать внимание руководителей ЖЭСов и сельсоветов на появление в микрорайонах и населенных пунктах бездомных животных для принятия последними мер по отлову. А также необходимо соблюдать правила личной гигиены и при появлении признаков заболевания не заниматься самолечением, а своевременно обращаться за медицинской помощью к врачу- дерматологу. Микроспория излечима. Однако лечение длительное, не менее месяца и, в основном, стационарное.
Природно-очаговые заболевания
Бешенство является острой природно-очаговой инфекцией и представляет огромную опасность, как для животных, так и для человека.
Бешенством болеют практически все виды наземных млекопитающих, в первую очередь — плотоядные животные (семейства собачьих, кошачьих, куньи, енотовых и др.), грызуны, летучие мыши, птицы, а также человек.
По оценке экспертов ВОЗ заболевание регистрируется на территориях большинства стран мира и ежегодно уносит жизни 55 тысяч человек, в среднем — один человек каждые 10 минут. Свыше 10 млн. человек в мире каждый год получают различные повреждения от животных и более 4 млн. человек — специфическую антирабическую помощь.
- Бешенство
- это смертельное заболевание, которое можно предупредить
Единственным эффективным средством профилактики заболевания бешенством у людей, подвергшихся риску инфицирования, является своевременное оказание пострадавшим антирабической помощи (первичная обработка раны и иммунизация по показаниям). В арсенале у медицинских работников имеются достаточно эффективные лекарственные средства (вакцина и иммуноглобулин), однако, они гарантируют защиту от заболевания бешенством только при своевременном (счет идет на часы) обращении пострадавших к врачу (хирургу, травматологу).
Республика Беларусь входит в число стран, энзоотичных по бешенству животных, где в течение длительного времени протекает эпизоотия бешенства природного типа.
Бешенство можно предупредить, если знать и выполнять определенные правила поведения.
Необходимо соблюдать установленные правила содержания домашних животных и ежегодно предоставлять как собак, так и кошек в ветеринарную станцию по месту жительства для проведения профилактических прививок против бешенства.
Обязательно обращение к специалисту ветеринарной службы в случаях:
- заболевания животного, особенно при появлении симптомов, не исключающих бешенство;
- изменения в поведении домашнего животного, получения им повреждений от другого животного, смерти без видимых причин. Ни в коем случае нельзя заниматься самолечением животного — это смертельно опасно. Больное бешенством животное подлежит усыплению. По мере развития заболевания поведение такого животного неконтролируемо.
От повреждений, нанесенных животными, часто страдают дети, поэтому необходимо постоянно объяснять им об опасности контактов с животными, особенно с дикими или безнадзорными.
Неправильное либо неадекватное поведение ребенка, который в силу возраста не сможет правильно оценить ситуацию, может привести к агрессии любого, а тем более больного животного. Следует учитывать, что ребенок может забыть и не рассказать родителям о незначительных повреждениях, особенно если контакт был с внешне здоровым животным в течение короткого промежутка времени.
Лучше не отправлять детей до 14 лет самостоятельно выгуливать собаку, особенно если это — животное крупной или агрессивной породы. Ребенок может не справиться с ней, а в случае нестандартной ситуации не сможет адекватно объяснить суть произошедшего.
Не следует подбирать на даче, в лесу диких животных. Ежи, летучие мыши и мелкие грызуны также могут быть источниками бешенства.
Как правило, здоровые дикие животные избегают встречи с человеком. И если они не реагируют на появление человека в природных условиях, а тем более заходят в населенные пункты, можно не сомневаться, что это больные бешенством животные, и нужно принять все меры личной предосторожности и обеспечения безопасности близких.
Лучше не подбирать бездомных бродячих либо больных животных, но если взяли, надо найти возможность в короткий срок показать его ветеринарному врачу и привить против бешенства.
Если негативного контакта с животным избежать не удалось, то после укуса, оцарапывания, ослюнения слизистых оболочек и поврежденных кожных покровов, нанесенных любым, даже внешне здоровым животным, необходимо:
- провести первичную обработку раны — тщательно промыть раневую поверхность в течение не менее 15 мин. струей воды с мылом;
- обработать края раны 5% настойкой йода;
- наложить стерильную повязку и немедленно обратиться в медицинское учреждение. Только врач (хирург, травматолог) оценит риск возможного заражения вирусом бешенства и назначит при необходимости прививочный курс.
Опасны для человека не только укусы и царапины, но и ослюнение поврежденных кожных покровов и слизистых оболочек, нанесенные больным бешенством животным.
После негативного контакта важно оперативно изолировать животное и вызвать ветеринарного врача для консультации. За внешне здоровыми домашними животными устанавливается ветеринарное наблюдение в течение 10 дней с момента укуса.
Лечебно-профилактическую иммунизацию против бешенства по показаниям начинают пострадавшему человеку в день обращения за антирабической помощью (оптимально — в день контакта). Если по истечении периода ветеринарного наблюдения животное осталось здоровым, курс вакцинации по решению врача прекращают.
Ни в коем случае не следует отказываться от назначенного лечения и самовольно прерывать его, это может привести к трагическим последствиям.
Бешенство можно и нужно предупредить. Наше здоровье зависит только от нас. Как и с какой ответственностью мы будем относиться к себе, окружающим нас людям и животным, таким и будет результат.
Инфекционные заболевания, имеющие международное значение
В соответствии с положениями Международных медико-санитарных правил (2005) (далее — ММСП) желтая лихорадка является единственным заболеванием, требующим проведения вакцинации при въезде в страны, где существует риск заражения данной инфекцией. Ежегодно Всемирная организация здравоохранения (далее — ВОЗ) публикует перечень стран, при въезде в которые требуется наличие международного свидетельства о вакцинации против желтой лихорадки (приложение 1), а также стран, при посещении которых рекомендуется вакцинация против данной инфекции в связи с существующим риском заражения (приложение 2).
- Желтая лихорадка
- это заболевание вирусной этиологии, передающееся человеку через укус комаров родов Aedes и Haemogogus.
В ряде стран Африки и Южной Америки имеются наиболее благоприятные условия для обитания и размножения переносчиков данной инфекции. Природным резервуаром желтой лихорадки являются, главным образом, человекообразные обезьяны.
Ежегодно в мире регистрируется около 200 тысяч случаев заболевания, из них 30 тысяч заканчиваются летальным исходом. За последние два десятилетия число случаев заболевания желтой лихорадкой возросло в результате снижающегося иммунитета населения к инфекции, урбанизации, миграции населения и изменения климата.
Инкубационный период — 6 дней. Заболевание характеризуется острым началом, лихорадкой, тяжелой интоксикацией, тромбогеморрагическим синдромом, поражением почек и печени.
Вакцинация является единственным способом профилактики желтой лихорадки. Требования, касающиеся вакцинации, и порядок ее проведения определены приложениями 6 и 7 ММСП.
Прививки против желтой лихорадки проводятся взрослым и детям с 9-месячного возраста. После проведения прививки выдается Международное свидетельство о вакцинации и профилактике (далее — Свидетельство), согласно приложению 6 ММСП, на котором обязательно ставится подпись врача, осуществляющего контроль за введением вакцины, а также официальный штамп учреждения, где была проведена вакцинация. Свидетельство является индивидуальным документом. В случае имеющихся противопоказаний к проведению вакцинации врач-клиницист должен изложить имеющуюся причину медицинского отвода на английском или французском языках.
Лицо, совершающее поездку, у которого имеется действительное Свидетельство, не считается подозрительным на заражение желтой лихорадкой, даже если указывает на факт пребывания на территории, неблагополучной по данной инфекции.
Лицо, у которого отсутствует действительное Свидетельство, при въезде на территорию страны, где присутствуют переносчики желтой лихорадки, а также совершающее поездки из стран, имеющих риски передачи желтой лихорадки, может быть подвергнуто карантину на период инкубационного периода заболевания.
Республика Беларусь не требует предъявления Свидетельства при въезде иностранных граждан в страну.
Свидетельство действительно с 10 дня после проведения прививки. Резолюцией 67-й сессии Всемирной ассамблеи здравоохранения (2014г.) принято обновленное Приложение 7 ММСП. Резолюция WHA 67/13 продлила срок действия вакцинации от желтой лихорадки с 10 лет до конца жизни. Обновленное Приложение 7 ММСП вступает в силу 2 июля 2016 года.
В соответствии с требованиями ММСП центры вакцинации против желтой лихорадки в странах определяются на государственном уровне в целях обеспечения качества и безопасности применяемых материалов и процедур. В Республике Беларусь прививки против данного заболевания проводятся в УЗ «19 центральная районная поликлиника Первомайского района г. Минска» (пр. Независимости, 119, тел. 267-07-22). В Гродненской области прививки против желтой лихорадки выполняются на базе областного центра иммунопрофилактики в УЗ «Гродненская областная инфекционная клиническая больница» (г. Гродно, БЛК, 57, тел. 43 52 09).
Коронавирус 2019 — NCOV (памятка)
Коронавирус 2019 — NCOV (Памятка для прибывших)
Менингококковая инфекция
- Менингококковая инфекция
- острое инфекционное заболевание человека, протекающее с поражением верхних дыхательных путей и мозговых оболочек
Особенностью этой инфекции является то, что она может протекать как обычная простудное заболевание, сопровождаясь головной болью, першением в горле, насморком, повышением температуры, ознобом, болью в мышцах и суставах. Часто заболевание протекает в виде молниеносных форм, когда клиника развивается в считанные часы. В таких случаях велика вероятность летального исхода.
Источниками инфекции являются больной человек или бактерионоситель. Особенно опасны больные менингококковым назофарингитом, поскольку в силу скудности клинических проявлений больной человек не обращается за медицинской помощью, но выделяет во внешнюю среду большое количество возбудителя. В качестве бактерионосителей чаще выступают взрослые, у которых инфекция протекает в большинстве случаев бессимптомно. Заражение происходит при тесном и длительном контакте (расстояние до 1 метра от инфицированного лица), передача возбудителя осуществляется воздушно-капельным путем.
Риск заболевания менингококковой инфекцией возрастает в зимне-весенний период, что связано прежде всего с тем, что именно в этот период люди чаще находятся в закрытых помещениях, где создаются благоприятные условия для передачи возбудителя.
Плановые профилактические прививки против менингококковой инфекции проводятся, в основном, в тех странах, где существует высокий уровень заболеваемости данной инфекцией. При этом учитывается преимущественно циркулирующий тип менингококка.
В Республике Беларусь зарегистрированы и разрешены к применению моно- и поливалентные вакцины против менингококковой инфекции. Целесообразность и назначение вакцинации против менингококковой инфекции определяется врачом-специалистом в каждом случае индивидуально и проводится на платной основе.
Защитить себя и своих детей от заражения менингококковой инфекцией можно, соблюдая следующие правила:
- своевременно лечите хронические заболевания носоглотки;
- при наличии у вас признаков простуды ограничьте контакт с ребенком, используйте одноразовые носовые платки или маски;
- чаще и дольше гуляйте с ребенком на открытом воздухе;
- старайтесь избегать поездок в общественном транспорте, длительного нахождения в помещениях с большим скоплением детей (магазины, рынки, торговые и развлекательные центры);
- все праздничные мероприятия (крестины), связанные с рождением ребенка проводите вне квартиры, где он находится.
- чаще проветривайте помещение, регулярно делайте влажную уборку (возбудитель неустойчив во внешней среде!);
- позаботьтесь о полноценном и сбалансированном питании;
- закаляйтесь.
Родители, будьте внимательны к своим детям! Если у вашего ребенка появилась высокая температура, сыпь, при этом общее состояние напоминает банальную простуду, срочно вызывайте врача. Чем раньше ребенку будет оказана медицинская помощь, тем больше шансов его спасти.
Холера
Холера – инфекционное заболевание, характеризующееся сильнейшей диареей, сопровождающейся обезвоживанием организма, которое при отсутствии своевременного лечения может привести к смертельному исходу.
За последние 10 лет случаи холеры регистрировались в странах Южной, Центральной и Юго-Восточной Азии (в том числе Афганистане, Бангладеш, Индии, Йемене, Малайзии), Африки (Анголе, Бенине, Гане, Демократической Республике Конго, Замбии, Зимбабве, Камеруне, Конго, Кении, Либерии, Малави, Мозамбике, Нигерии, Нигере, Сомали, Судане, Того, Танзании, Уганде, Чаде, Эфиопии), в Ираке, Сирии, Гайане, Эквадоре, Перу, Доминиканской Республике, на о. Гаити. Сообщалось о случаях завоза указанного заболевания на территорию Великобритании, Франции, Финляндии, Испании, Дании, Нидерландов, Германии, Швеции, Украины, Италии, Норвегии, Швейцарии, Чехии, России, Азербайджана, Таджикистана и Казахстана.
Восприимчивость к холере высокая.
Пути передачи: водный, пищевой, контактно-бытовой.
Факторы передачи:
- загрязненная вода – заражение может произойти при использовании загрязненной воды открытых водоемов для питья, мытья посуды, овощей и фруктов, а также при заглатывании ее во время купания;
- пищевые продукты, загрязненные в процессе приготовления и (или) реализации, в том числе морепродукты (особенно моллюски, выловленные в загрязненной воде и употребляемые в пищу сырыми или плохо проваренными), фрукты и овощи (низко растущие и поливаемые загрязненной водой). Наиболее опасны продукты, которые перед употреблением не подвергаются термической обработке;
- предметы обихода, загрязненные выделениями больного;
- грязные руки.
Инкубационный (скрытый) период заболевания от момента инфицирования до появления первых клинических признаков составляет от нескольких часов до 5 дней.
Заболевание начинается остро. Характерными признаками холеры являются многократный жидкий стул (диарея) и рвота, что приводит к обезвоживанию организма, меняется внешний вид больного: черты лица заостряются, слизистые оболочки становятся сухими, голос — хриплым, кожа сухая и легко собирается в складки. Нарушается работа сердечно-сосудистой системы, уменьшается количество выделяемой мочи. Для холеры характерны как легкие, так и тяжелые, быстропротекающие формы болезни, когда летальный исход может наступить в первые сутки от начала заболевания.
Чтобы предупредить заражение холерой при выезде в страны, неблагополучные по данному заболеванию, необходимо помнить, что:
- проживание допускается только в гостиницах, обеспеченных централизованным водоснабжением и канализацией;
- прием пищи следует осуществлять в пунктах питания, где используются продукты гарантированного качества;
- для питья следует употреблять только безопасную воду и напитки (бутилированная или кипяченая вода, напитки, соки промышленного производства и гарантированного качества);
- овощи и фрукты необходимо мыть кипяченой или бутилированной водой и обдавать кипятком;
- мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
- не следует покупать еду на рынках и лотках, пробовать угощения, приготовленные местными жителями. В случае необходимости можно приобретать продукты в фабричной упаковке в специализированных магазинах;
- при покупке продуктов следует обращать внимание на срок годности, соблюдать температурный режим их хранения;
- необходимо строго соблюдать правила личной гигиены, в том числе гигиены рук. После посещения улицы, общественных мест, перед едой, приготовлением, раздачей пищи, а также после посещения туалета следует всегда тщательно мыть руки с мылом либо обработать их антисептическим средством;
- не рекомендуется участвовать в экскурсиях, других мероприятиях (охота, рыбалка), проводимых в местах, не обозначенных официальной программой;
- купание разрешается только в бассейнах и отведенных для купания водоемах, при купании не следует допускать попадания воды в рот и нос.
Если вы путешествуете с семьей или с друзьями – убедитесь, что они тоже соблюдают эти меры предосторожности.
При появлении первых симптомов заболевания необходимо немедленно обратиться к врачу, указав, при наличии, факт пребывания за рубежом.
Лептоспироз
Лептоспироз – острая природно-очаговая инфекция, характеризующаяся преимущественным поражением почек, печени, нервной и сосудистой систем. Проявляется лихорадкой, геморрагическим синдромом, нередко желтухой.
Ежегодно в республике регистрируется несколько десятков случаев лептоспироза, что обусловлено наличием значительного числа источников инфекции среди диких и синантропных животных, активностью природных очагов и множественными путями передачи инфекции.
Возбудителем лептоспироза является подвижная бактерия, имеющая форму спирали – Leptospira. Наиболее благоприятная среда для сохранения лептоспир вне организма – вода открытых водоемов (лужи, пруды, болота и пр.). В сырой почве лептоспиры способны сохранять жизнеспособность более 270 суток, в пищевых продуктах — от нескольких часов до нескольких дней.
Основной источник инфекции в природных очагах – мышевидные грызуны (серые полевки, мыши, крысы) и насекомоядные (ежи, землеройки), которые являются носителями лептоспир.
Основными хозяевами в антропургических очагах являются больные и переболевшие сельскохозяйственные животные – свиньи, крупный рогатый скот. Лептоспироз также регистрируется у лошадей, мелкого рогатого скота, домашней птицы. Сельскохозяйственные животные чаще всего инфицируются от мышевидных грызунов в местах водопоя и при выпасе на переувлажненных угодьях, а также при поедании кормов, загрязненных выделениями грызунов или больных сельскохозяйственных животных.
Заражение человека происходит двумя путями: контактным и пищевым. Контактный путь инфицирования – основной. Лептоспиры проникают в организм человека через кожные покровы (имеющие незначительные повреждения) при контакте с мочой больных животных, контаминированной лептоспирами водой или влажной почвой. Основной фактор передачи инфекции – вода. Контактным путем возможно заражение при уходе за животными, ремонте и очистке животноводческих помещений в хозяйствах, неблагополучных по лептоспирозу.
При пищевом пути заражения водный фактор также играет ведущую роль. Инфицирование может произойти при употреблении для питья или случайном заглатывании воды, контаминированной лептоспирами. Пищевые заражения при употреблении мясомолочных продуктов встречаются редко, так как в молоке лептоспиры сохраняются недолго, а мясные продукты почти всегда проходят термическую обработку. Возможно заражение через овощи, фрукты, загрязненные выделениями инфицированных грызунов (серых крыс), которые нередко проникают в складские помещения.
Болезнь начинается остро, среди полного здоровья. Заболевшие называют не только день, но и час ее начала, которое сопровождается ознобом и стремительным повышением температуры тела до 39-40°С. Основные симптомы заболевания – сильная головная боль и резкие боли в икроножных, затылочных, шейных мышцах, мышцах спины и живота. На 3-5 сутки болезни появляются герпетические высыпания на губах и крыльях носа, сыпь на коже конечностей и туловища. Лептоспиры могут проникать в мягкие мозговые оболочки и вызывать менингит, возможны симптомы поражения печени, почек и др. внутренних органов.
Поскольку лептоспироз – зоонозная инфекция, важнейшими профилактическими мерами являются предупреждение распространения инфекции среди животных и предотвращение заражения от них людей.
В природных очагах рекомендовано проведение следующих мероприятий:
- гидротехнические и мелиоративные работы, направленные на снижение заболоченности почвенных угодий, используемых для хозяйственных нужд;
- дератизационные мероприятия в животноводческих хозяйствах (фермах), зернохранилищах, складских и жилых помещениях с целью подавления численности и предупреждения миграции мышевидных грызунов, как основных источников инфекции;
- обеспечение грызунонепроницаемости хозяйственных, промышленных, складских, жилых помещений;
- запрещение выпаса и прогона не привитых сельскохозяйственных животных, а также совместного выпаса животных из благополучных и неблагополучных хозяйств, с животными, находящимися в личном пользовании;
- строгий санитарный и ветеринарный контроль за источниками водоснабжения для людей (водопроводная вода, колодцы) и животных (введение в практику автопоения);
- охрана поверхностных открытых водоемов от загрязнения выделениями больных животных и лептоспироносителей: запрещение строительства животноводческих помещений и пастбищного содержания скота на берегу водоемов, спуска сточных вод от животноводческих ферм;
- использование для купания только установленных и предназначенных для этих целей мест и участков водоемов, за которыми осуществляется санитарно-эпидемиологический контроль.
В антропургических очагах рекомендуется:
- предохранять пищевые продукты, в т.ч. овощи и фрукты, хранящиеся в подвальных, жилых помещениях от загрязнения выделениями грызунов;
- исключать возможность попадания грызунов в жилые и хозяйственные помещения, проводить мероприятия по их истреблению;
- мясные и молочные продукты следует употреблять в пищу после термической обработки;
- тщательно мыть овощи и фрукты перед употреблением;
- использовать для питья воду гарантированного качества: водопроводную, бутилированную;
- при уходе за животными соблюдать правила личной гигиены;
- обслуживание животных производить только в специальной одежде с использованием средств индивидуальной защиты.
Туляремия
Туляремия – тяжелое острое инфекционное заболевание бактериальной природы, характеризующееся поражением лимфатических узлов, кожи, глаз, зева, легких.
Возбудитель инфекции – мелкая бактерия, которая обладает высокой патогенностью для человека: попадание 10-50 бактерий в организм приводит к развитию заболевания. Характеризуется относительно высокой устойчивостью во внешней среде. В почве сохраняется от 2 недель до 2 месяцев и дольше, в воде – до 3 месяцев, в зерне и соломе – до 6 месяцев. На пищевых продуктах (молоко, хлеб, мясо) возбудитель остается жизнеспособным от 8 до 30 суток.
Резервуаром и источником инфекции являются различные виды диких и синантропных грызунов (ондатры, зайцы, водяные крысы, полевки, хомяки, мыши), а также домашние животные (свиньи, овцы, крупный рогатый скот).
Для туляремии характерна множественность путей проникновения в организм человека.
Трансмиссивный путь заражения реализуется с участием кровососущих переносчиков (комаров, слепней, иксодовых клещей) при нахождении человека на территории природного очага.
При контактном пути заражение происходит через поврежденную кожу и слизистые в результате взаимодействия с больными животными (водяные крысы, ондатры, полевки, зайцы и пр.), их тушками во время охоты или разделки; при контакте с водой открытых водоемов, загрязненной выделениями больных туляремией грызунов.
Алиментарный (пищевой) путь заражения реализуется через употребление воды и пищевых продуктов, загрязненных выделениями грызунов.
Аэрозольным (воздушно-пылевым) путем возбудитель проникает при вдыхании воздушно-пылевого аэрозоля при обмолоте зерновых, хранящихся в скирдах, уборке сена, соломы, переборке овощей и уборке помещений, загрязненных выделениями больных грызунов.
Заражение туляремией возможно не только на территории природных очагов, но и в процессе производственной деятельности, связанной с переработкой природного сырья (сахарные, крахмалопаточные, спиртовые, пеньковые заводы, элеваторы, где идет просушка зерна и пр.).
Заболевший человек опасности для окружающих не представляет.
Симптомы заболевания: острое начало, температура тела 38-40°С, резкая головная боль, боли в мышцах (чаще в поясничной области, в икроножных мышцах), увеличение лимфатических узлов. Часто наблюдаются ангины, заболевания глаз, пневмония.
С целью недопущения заражения необходимо защищать от доступа грызунов воду, пищевые продукты, сельскохозяйственное сырье;
не пить сырую воду из случайных водоисточников;
проводить борьбу с грызунами, ограничивать контакты с ними и с продуктами жизнедеятельности;
проводить санитарную очистку территорий, прилегающих к домовладениям, хозяйственным постройкам, не допускать их захламления;
использовать средства индивидуальной защиты органов дыхания во время проведения пылеобразовательных работ на домашних подворьях, уборки в длительно неиспользуемых строениях, дачных домах, а также при работе с сеном, соломой, зерном;
использовать репелленты – средства защиты от укусов клещей, комаров и др. кровососущих насекомых во время отдыха на природе, при посещении лесов, лесопарковых зон.
Одной из важных профилактических мер на неблагополучных (энзоотичных) территориях по туляремии является вакцинация.
При первых признаках заболевания необходимо обращаться за медицинской помощью, не заниматься самолечением.